Искусственная вентиляция легких (ИВЛ) является жизненно важной медицинской процедурой, которая может спасти жизни пациентов, страдающих от тяжелых заболеваний легких или иных проблем, связанных с дыхательной системой. Однако, как и любая медицинская процедура, ИВЛ имеет свои особенности, и нельзя гарантировать положительный исход в каждом случае.
Прогноз выживаемости при искусственной вентиляции легких зависит от многих факторов, включая причину и тяжесть заболевания, общее состояние пациента и наличие сопутствующих заболеваний. ИВЛ может быть очень эффективным методом поддержания дыхания у пациентов с острыми, но обратимыми проблемами с дыхательной системой, такими как пневмония или отек легких. В таких случаях шанс на выживание обычно высокий.
Однако, если пациент находится в тяжелом состоянии и ему требуется длительная или постоянная ИВЛ, то прогноз может быть менее благоприятным. Длительная ИВЛ может вызывать различные осложнения, такие как инфекции легких, повреждение легочной ткани и мышц дыхания, а также развитие психологических проблем из-за бесконечного чувства зависимости от внешнего аппарата. В этих случаях, решение о продолжении ИВЛ обычно принимается совместно с семьей пациента и медицинским персоналом, и зависит от общего прогноза и качества жизни пациента.
ИВЛ является мощным средством поддержания дыхания, но это не всегда означает, что она может спасти каждую жизнь. Важно обратиться за медицинской помощью немедленно при возникновении проблем с дыханием, чтобы повысить шансы на положительный исход при искусственной вентиляции легких. В любом случае, решение о проведении ИВЛ всегда должно быть взвешенным и основываться на индивидуальных обстоятельствах пациента.
Шанс выжить на ИВЛ: прогноз и особенности

Шанс выжить на ИВЛ зависит от ряда факторов, включая тяжесть заболевания, возраст пациента и общее состояние здоровья. К счастью, современные технологии и знания в медицине значительно улучшили результаты ИВЛ.
Согласно исследованиям, прогноз выживаемости на ИВЛ улучшился в последние годы. Однако, степень успеха все равно зависит от индивидуального случая.
Особенности искусственной вентиляции легких включают в себя различные параметры и настройки, такие как давление воздуха, ритм дыхания и насыщение кислородом. Регулировка этих параметров позволяет адаптировать ИВЛ под конкретные потребности пациента.
Длительность проведения ИВЛ также может сильно варьироваться. Может понадобиться только несколько дней, чтобы оказать помощь легким восстановиться после временного снижения функции, или же ИВЛ может продолжаться несколько недель или даже месяцев, если пациент находится в критическом состоянии.
Важно отметить, что ИВЛ имеет свои риски и осложнения, которые могут повлиять на прогнозы и результаты. Появление инфекции, повреждение легких или длительное пребывание на ИВЛ - все это факторы, которые могут снизить шансы на выживаемость.
В большинстве случаев, ИВЛ помогает пациентам выжить и восстановиться. Однако, каждый случай индивидуален, и необходимо учитывать все риски и побочные эффекты оборудования при оценке шансов выжить на ИВЛ. Консультация с медицинским специалистом всегда рекомендуется для индивидуального прогноза и планирования лечения.
Готовность легких к ИВЛ
Первым шагом перед проведением ИВЛ является оценка функционального состояния пациента. Для этого применяются различные методы диагностики, такие как спирометрия, пульсоксиметрия, измерение содержания кислорода и углекислого газа в крови и другие. Эти данные позволяют оценить кислородное насыщение организма, объемы и скорости дыхания, а также газообменные функции легких.
Насколько легкие могут быть готовы к ИВЛ зависит от множества факторов, включая возраст пациента, наличие сопутствующих заболеваний, общее состояние его здоровья, а также давление воздуха в легких. Более здоровые легкие более способны адаптироваться к искусственной вентиляции и поддерживать нормальный газообмен, в то время как у пациентов с тяжелыми заболеваниями или повреждениями легких может возникнуть осложнение в виде баротравмы (повреждения легких при высоком давлении воздуха в них).
Готовность легких к ИВЛ также может зависеть от вида проводимого воздействия. Некоторые пациенты могут быть готовы к пассивной вентиляции легких, когда дыхание осуществляется механически без вмешательства пациента. Однако, другие пациенты могут требовать активной вентиляции, когда дыхательные движения совершаются механически вместе с пациентом.
Важно отметить, что готовность легких к ИВЛ может изменяться с течением времени. Иногда пациенты могут начинать процедуру с определенными параметрами дыхания и легочными функциями, но в ходе ИВЛ эти параметры могут измениться. Поэтому важно регулярно оценивать состояние легких во время проведения ИВЛ и корректировать параметры вентиляции в соответствии с изменениями.
Факторы, влияющие на выживаемость при искусственной вентиляции легких
1. Состояние пациента перед началом ИВЛ
Состояние пациента перед началом ИВЛ может сильно влиять на его выживаемость. Пациенты с хорошей общей физической формой и без сопутствующих заболеваний, таких как сердечно-сосудистые заболевания или диабет, обычно имеют лучшие шансы на выживание.
2. Тяжесть заболевания
Тяжесть заболевания также может сильно влиять на прогноз выживаемости. Пациенты с тяжелым заболеванием, таким как острый респираторный дистресс-синдром (ARDS) или пневмония, могут иметь низкую выживаемость даже при наличии ИВЛ.
3. Правильность проведения ИВЛ
Правильное проведение ИВЛ является ключевым фактором для обеспечения оптимальных результатов. Неправильное настройка оборудования или неправильные настройки параметров вентиляции могут снизить эффективность лечения и ухудшить выживаемость пациента.
4. Компликации ИВЛ
Компликации, связанные с ИВЛ, такие как атэлектазы (коллапс легких), инфекции дыхательных путей или баротравмы (повреждение легких из-за повышенного давления), также могут сильно влиять на прогноз выживаемости.
5. Продолжительность ИВЛ
Продолжительность ИВЛ также может оказывать влияние на выживаемость пациента. Увеличение продолжительности искусственной вентиляции легких может увеличивать риск развития осложнений и снижать шансы на успешное выздоровление.
6. Возраст пациента
Возраст пациента может играть роль в прогнозе выживаемости при ИВЛ. Пациенты моложе возраста или пожилые люди могут иметь различные физиологические реакции на ИВЛ и различные шансы на успешное выздоровление.
7. Наличие сопутствующих заболеваний
Наличие дополнительных заболеваний, таких как хроническая обструктивная болезнь легких (ХОБЛ) или сердечная недостаточность, может ухудшить прогноз выживаемости при ИВЛ. Эти заболевания могут создавать дополнительные препятствия для нормального дыхания и вызывать осложнения при проведении вентиляции.
В целом, выживаемость при ИВЛ зависит от множества факторов, включая состояние пациента перед началом ИВЛ, тяжесть заболевания, правильность проведения ИВЛ, наличие компликаций, продолжительность ИВЛ, возраст пациента и наличие сопутствующих заболеваний. Комплексный подход к оценке и учету каждого из этих факторов может помочь определить прогноз выживаемости и эффективность ИВЛ у конкретного пациента.
Продолжительность ИВЛ: важный момент для выживаемости

Краткосрочное применение ИВЛ (до 72 часов) часто несет риски и меньшую выживаемость по сравнению с продолжительным применением (более 7 дней). Более длительная ИВЛ позволяет более полно восстановить функцию легких и приспособить организм к измененным условиям.
Однако слишком долгое применение ИВЛ также может привести к ряду негативных последствий. Длительное нахождение на ИВЛ увеличивает риск инфекций, повреждений легких и мышц дыхания, а также может вызвать посттравматический стресс и снижение качества жизни пациента.
Оптимальная продолжительность ИВЛ зависит от множества факторов, включая тяжесть заболевания, возраст пациента, наличие сопутствующих заболеваний. ИВЛ должна быть проведена с учетом индивидуальных особенностей каждого пациента и оценки пользы и рисков.
Длительность ИВЛ является важным моментом при выборе техники и параметров ИВЛ. Краткосрочная ИВЛ часто проводится в режиме интенсивной поддержки, с высокой частотой вентиляции и высокой концентрацией кислорода. В то же время, продолжительное применение ИВЛ может быть выполнено в режиме адаптации, со сниженными параметрами, что позволяет организму постепенно адаптироваться и снизить риски осложнений.
Общий принцип заключается в том, что продолжительность ИВЛ должна быть оптимизирована с учетом пациента и его клинического состояния. При достижении определенных целевых показателей, таких как улучшение газообмена и функции легких, а также снижение воспаления, планируется постепенное снижение и отказ от ИВЛ.
Осложнения, связанные с ИВЛ
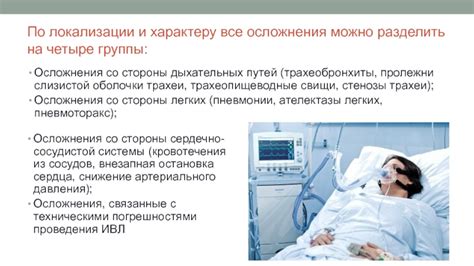
- Механические осложнения:
- Повреждение легочной ткани и бронхов. При неправильной настройке вентилятора или использовании слишком высоких давлений воздуха, возможно повреждение тканей легких и бронхов, что может привести к ателектазу (схлопыванию легких) и пневмотораксу (скопления воздуха в плевральной полости).
- Травма мочевого пузыря и мочевых путей. Продолжительное применение механической вентиляции может вызвать повышенное давление в животе и травму органов мочевой системы.
- Повреждение голосовых связок. Интубация (введение трубки в дыхательные пути) может вызвать травму голосовых связок, что может привести к изменению голоса или даже их параличу.
- Пневмония больничной этиологии. Длительное пребывание в больнице и использование механической вентиляции могут привести к развитию пневмонии, вызванной инфекцией, обычно резистентной к антибиотикам.
- Инфекция мочевых путей. Использование катетера мочевого пузыря может способствовать развитию инфекции мочевого тракта.
- Сепсис. Использование механической вентиляции может повышать риск развития сепсиса - жизнеугрожающего состояния, вызванного тяжелым инфекционным процессом в организме.
- Артериальная гипотензия. Механическая вентиляция может снизить артериальное давление, что может привести к гипотензии - низкому кровяному давлению, что потенциально опасно для пациента.
- Гиперкапния. Использование высоких уровней давления воздуха при ИВЛ может вызвать задержку углекислого газа в организме и повышение уровня углекислоты в крови (гиперкапнию). Это может приводить к изменению кислотно-щелочного баланса и другим гемодинамическим нарушениям.
- Тяжелое дыхательное дистресс-синдром. Возможное осложнение после проведения ИВЛ, характеризующееся нарушениями обмена газов в легких и снижением легочной функции.
Осложнения, связанные с ИВЛ, могут отрицательно повлиять на прогноз выживаемости у пациентов. Поэтому важно осуществлять наблюдение и поддерживать оптимальные параметры вентиляции, чтобы снизить риск возникновения этих осложнений.
Подходы к повышению шансов на выживание при ИВЛ

Вот несколько подходов, которые могут помочь повысить шансы на выживание при ИВЛ:
- Индивидуализация лечения: Каждый пациент уникален, и его лечение должно быть настроено в соответствии с его индивидуальной ситуацией. Команда медицинских специалистов должна тщательно оценивать каждого пациента и разрабатывать индивидуальный план ИВЛ, учитывающий его состояние, возраст, сопутствующие заболевания и другие факторы.
- Оптимальное настройка параметров ИВЛ: Настройка параметров ИВЛ играет важную роль в успешном проведении процедуры. Давление воздуха, объем дыхательных движений и скорость вентиляции должны быть точно подобраны для каждого пациента. Слишком низкое или слишком высокое давление воздуха может привести к осложнениям и негативно сказаться на результате ИВЛ.
- Мониторинг постоянно: Постоянный мониторинг пациента во время ИВЛ является неотъемлемой частью проведения процедуры. Это позволяет своевременно выявить какие-либо изменения в дыхательной функции и принять меры для их немедленного исправления. Непрерывное мониторирование помогает предотвратить возникновение осложнений и повышает шансы на успешную реанимацию.
- Поддержка органов: При тяжелых состояниях пациентов, таких как шок, сепсис или острой респираторной недостаточности, поддержка других органов становится критически важной. Пациент может нуждаться в поддержке сердца, мозга, почек и других органов для успешного восстановления дыхательной функции.
- Тщательный уход: Уход за пациентом, находящимся на ИВЛ, должен быть очень тщательным и комплексным. Регулярная смена положения тела, предотвращение инфекций и соблюдение гигиенических правил играют ключевую роль в успешном окончании ИВЛ. Команда медицинских работников должна быть обучена и готова к предоставлению оптимального ухода для каждого пациента.
Правильно настроенная ИВЛ и комплексный подход к лечению могут значительно повысить шансы на выживание пациента. Команда медицинских специалистов должна тщательно анализировать каждую ситуацию и применять необходимые подходы, чтобы максимизировать результаты процедуры ИВЛ.
Отказ от ИВЛ: как принять решение

Медицинские показания и прогноз выживаемости. Врачи должны оценить состояние пациента и определить, нужна ли ему ИВЛ. Важно учитывать не только степень основного заболевания, но и наличие сопутствующих заболеваний. Определение прогноза выживаемости является одним из ключевых факторов при принятии решения об отказе от ИВЛ.
Пожелания пациента и его близких. Врачи должны пообщаться с пациентом или его представителями и выяснить, какие пожелания есть относительно получения или отказа от ИВЛ. Уважение автономии пациента и его право на самоопределение являются важными аспектами принятия решения.
Качество жизни. При оценке возможности отказа от ИВЛ необходимо также учитывать ожидаемое качество жизни пациента. Для некоторых пациентов ИВЛ может значительно улучшить качество жизни и продлить ее, в то время как для других пациентов ожидаемое качество жизни может быть существенно ограничено.
Этические и моральные вопросы. Решение об отказе от ИВЛ может поднимать ряд этических и моральных вопросов. Врачи должны внимательно обсудить эти аспекты с пациентом и его близкими, учитывая их ценности и вероисповедание.
Обсуждение с медицинской командой. Принятие решения об отказе от ИВЛ должно проводиться в составе медицинской команды, которая включает врачей различных специальностей, медицинских консультантов и этический комитет. Обсуждение различных точек зрения и советов специалистов может помочь принять наиболее обоснованное и сбалансированное решение.
Важно отметить, что решение об отказе от ИВЛ должно быть индивидуальным и приниматься с учетом конкретных обстоятельств каждого пациента. Врачи и родственники должны тщательно обдумать все факторы и принять решение на основе наилучших интересов пациента.